Mis à jour le 08 avril 2025 Dr Andréas WERNER

Écouter l'article
0:00 / 0:00Sommaire de l'article
Qu’est-ce que le méningocoque ?
Les infections à méningocoques sont causées par une bactérie appelée Neisseria meningitidis, qui peut être présente dans la gorge ou le nez sans provoquer de symptômes.
Cependant, dans certaines situations, cette bactérie peut provoquer une infection invasive, touchant principalement le système nerveux ou la circulation sanguine. Les deux formes principales d’infections à méningocoques sont :
- La méningite bactérienne, qui correspond à une inflammation des méninges (les membranes entourant le cerveau et la moelle épinière).
- La septicémie à méningocoque, une infection généralisée du sang qui entraîne fréquemment des complications même si elle est prise en charge rapidement.
Quels sont les différents types de méningocoques ?
Il existe plusieurs souches de la bactérie Neisseria meningitidis, mais cinq principaux sérogroupes sont responsables des infections humaines. Chacun de ces sérogroupes présente des caractéristiques spécifiques en termes de répartition géographique, de gravité et de fréquence des infections.
- Méningocoque A : est historiquement responsable de grandes épidémies en Afrique subsaharienne, notamment dans la région surnommée la « ceinture de la méningite » (du Sénégal à l’Éthiopie). Grâce aux campagnes de vaccination, les cas ont considérablement diminué ces dernières années. Il est aujourd’hui rare en Europe.
- Méningocoque B : c’est le sérogroupe le plus fréquent en France et en Europe. Il est une cause majeure de méningites bactériennes, en particulier chez les nourrissons et les jeunes enfants. Depuis janvier 2025, la vaccination contre le méningocoque B est désormais obligatoire chez les nourrissons et certaines populations à risque.
- Méningocoque C : ce sérogroupe a longtemps été responsable d’épidémies, notamment en milieu scolaire et universitaire. Toutefois, son incidence a fortement chuté depuis l’introduction de la vaccination obligatoire pour les enfants nés à partir de 2018. Les cas sont désormais rarissimes en France.
- Méningocoque W : en forte augmentation ces dernières années, le méningocoque W est préoccupant car il peut entraîner des formes graves et atypiques de la maladie, avec un taux de mortalité plus élevé. Il a été impliqué dans plusieurs flambées épidémiques en Europe et dans le monde.
- Méningocoque Y : fréquent en France actuellement, il est également répandu en Amérique du Nord et dans certains autres pays européens. Il peut provoquer des méningites, mais aussi des infections respiratoires et des atteintes articulaires.
Comment attrape-t-on une infection à méningocoque ?
Cette bactérie se transmet principalement par voie aérienne, à travers les gouttelettes de salive expulsées lorsqu’une personne infectée ou porteuse asymptomatique tousse, éternue, parle ou embrasse quelqu’un.
Modes de transmission
La transmission du méningocoque se produit essentiellement lors de contacts étroits et prolongés avec une personne porteuse de la bactérie, mais pas malade. Contrairement à d’autres infections respiratoires comme la grippe, la bactérie ne survit pas longtemps dans l’environnement, ce qui signifie que la transmission indirecte (via les surfaces ou objets contaminés) est très rare.
Facteurs favorisant la propagation
Certaines conditions et environnements augmentent le risque de transmission :
- La promiscuité : les lieux où les individus sont en contact rapproché facilitent la circulation du méningocoque. Cela inclut les crèches, les écoles, les internats, les casernes militaires, les transports en commun et les événements de masse (festivals, rassemblements sportifs, concerts).
- Les comportements à risque : partager des objets en contact avec la salive (couverts, brosses à dents, cigarettes, bouteilles) ou s’embrasser sur la bouche sont des facteurs augmentant la transmission.
- Un déficit immunitaire : certaines personnes, comme les nourrissons, les adolescents, les personnes immunodéprimées ou celles ayant subi une ablation de la rate, sont plus vulnérables aux infections invasives à méningocoque.
Quels sont les symptômes d’une infection à méningocoque ?
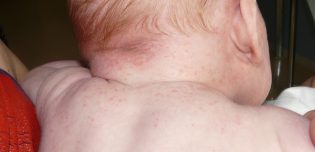
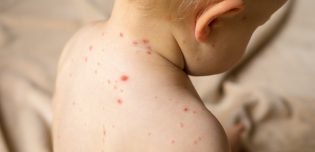
Les premiers signes d’une infection à méningocoque peuvent être trompeurs, car ils ressemblent souvent à ceux d’une grippe, ce qui complique le diagnostic initial. Cependant, certains symptômes doivent alerter, en particulier une fièvre élevée et soudaine, accompagnée de maux de tête intenses. Une raideur de la nuque, rendant difficile l’inclinaison de la tête vers l’avant, est un signe caractéristique de la méningite, mais assez tardif. D’autres manifestations telles qu’une sensibilité accrue à la lumière (photophobie), des nausées ou vomissements, des douleurs dans les jambes, une fatigue inhabituelle, une confusion ou une somnolence excessive peuvent également apparaître. Un symptôme particulièrement inquiétant est l’apparition d’une éruption cutanée sous forme de petites taches rouges ou violacées, qui ne disparaissent pas sous la pression du doigt. Il s’agit d’un signe d’une atteinte grave nécessitant une prise en charge immédiate.
Chez le nourrisson, les symptômes peuvent être plus difficiles à identifier. L’irritabilité, des pleurs inhabituels, une difficulté à s’alimenter ou encore une somnolence excessive avec une difficulté à réveiller l’enfant doivent alerter les parents. Un manque de tonus musculaire (hypotonie) ou, à l’inverse, une raideur excessive peut également être observée.
Face à ces signes, il est primordial de consulter un médecin ou les urgences pédiatriques sans tarder afin d’établir un diagnostic précis et d’initier rapidement un traitement adapté. Une prise en charge précoce est essentielle pour limiter les complications et améliorer le pronostic du patient.
Comment diagnostique-t-on une méningite à méningocoque ?
Le diagnostic de la méningite à méningocoque repose sur une série d’examens médicaux permettant de confirmer la présence de la bactérie et d’évaluer la gravité de l’infection. Tout d’abord, une prise de sang est réalisée afin d’identifier d’éventuelles anomalies dans les paramètres biologiques et de détecter la présence de la bactérie dans la circulation sanguine. Cet examen permet également d’évaluer l’état inflammatoire du patient et d’orienter rapidement la prise en charge.
L’examen clé pour confirmer le diagnostic est la ponction lombaire. Cette procédure consiste à prélever un échantillon de liquide céphalorachidien (LCR), qui entoure le cerveau et la moelle épinière, en insérant une aiguille dans le bas du dos. L’analyse de ce liquide permet de détecter la présence éventuelle de bactéries, ainsi que d’observer d’autres signes d’infection, comme une augmentation du nombre de globules blancs ou une baisse du taux de glucose. Bien que la ponction lombaire puisse sembler impressionnante, elle est essentielle pour poser un diagnostic précis et adapter le traitement en conséquence.
Quel est le traitement en cas d’infection à méningocoque ?
Dès la suspicion d’une infection invasive, donc même avant toute exploration (bilan sanguin, ponction lombaire ou autre), une antibiothérapie adaptée doit être instaurée afin de lutter efficacement contre la bactérie et limiter la progression de l’infection. Ce traitement repose principalement sur l’injection d’antibiotiques, le plus rapidement possible, par voie intramusculaire en cabinet libéral (pédiatrique ou médecine générale), par voie intraveineuse, si elle est faite en milieu hospitalier. La prise en charge inclut également, dans certains cas, un traitement préventif destiné aux personnes ayant été en contact rapproché avec le patient. Cette prophylaxie vise à réduire le risque de transmission de la bactérie à d’autres individus, notamment au sein de la famille ou dans des environnements collectifs.
En parallèle, des mesures de soutien, telles que la gestion de la fièvre et la surveillance des fonctions vitales, sont mises en place pour prévenir les complications et favoriser la récupération. Une détection et une intervention précoces sont ainsi essentielles pour optimiser le pronostic et minimiser les séquelles potentielles.
Comment prévenir les infections à méningocoques ?
La prévention des infections à méningocoques repose sur deux axes principaux : la vaccination, qui constitue le moyen le plus efficace de protection, et l’adoption de gestes barrières pour limiter la transmission de la bactérie.
Vaccins méningocoque B et ACWY : une protection essentielle contre les infections
La vaccination est aujourd’hui la stratégie la plus fiable pour se protéger contre plusieurs souches de méningocoques. En France, afin de renforcer la protection des populations les plus vulnérables, de nouvelles recommandations ont été mises en place depuis janvier 2025, ciblant principalement les nourrissons et les adolescents.
Chez les nourrissons, le schéma vaccinal désormais obligatoire comprend :
- Le vaccin contre le méningocoque B, administré en trois doses, aux âges de 3, 5 et 12 mois. Ce type de méningocoque est l’un des plus fréquents en Europe et peut être à l’origine de méningites graves.
- Le vaccin contre les méningocoques A, C, W et Y, administré en une première dose à 6 mois, suivi d’un rappel à 12 mois, afin de renforcer l’immunité contre ces souches bactériennes.
Chez les adolescents, une dose du vaccin contre les méningocoques A, C, W et Y est recommandée entre 11 et 14 ans, avec un rattrapage jusqu’à 24 ans Cette tranche d’âge est particulièrement concernée, car les adolescents sont souvent porteurs asymptomatiques de la bactérie et peuvent contribuer à sa transmission. Ce vaccin permet non seulement de protéger les individus vaccinés, mais aussi de réduire la circulation du méningocoque dans la population, limitant ainsi le risque d’épidémies.
La vaccination contre le sérogroupe B n’est pas encore recommandée en population générale, mais désormais remboursée en suivant les recommandations de la HAS pour les grands adolescents et jeunes adultes de 15-24 ans.
Les gestes barrières et la vigilance
En complément de la vaccination, certaines précautions permettent de diminuer le risque de transmission des infections à méningocoques, qui se propagent principalement par les gouttelettes de salive émises lorsqu’une personne parle, tousse ou éternue.
- Éviter le partage d’objets en contact avec la salive, tels que les verres, couverts, brosses à dents ou encore les cigarettes. Ces échanges favorisent la transmission de la bactérie d’une personne à l’autre.
- Adopter une bonne hygiène des mains, en se lavant régulièrement avec de l’eau et du savon ou en utilisant une solution hydroalcoolique, surtout après avoir toussé, éternué ou s’être mouché.
- Aérer les pièces fermées, en ouvrant régulièrement les fenêtres pour renouveler l’air et éviter la concentration de bactéries dans les espaces confinés, notamment en hiver où les infections se propagent plus facilement.
Ces mesures de prévention, combinant vaccination et bonnes pratiques d’hygiène, sont essentielles pour limiter les risques d’infection et protéger les personnes les plus vulnérables, notamment les jeunes enfants et les personnes immunodéprimées.
Cet article vous a-t-il été utile ?
Cet article n'a pas encore suffisamment de votes, soyez le premier à le noter
mpedia vous a aidé, aidez mpedia en faisant un don
Dernier don de Liana : 1 €
Comme Liana, soutenez une expertise indépendante et reconnue pour continuer à être un parent bien informé.
- https://www.pasteur.fr/fr/centre-medical/fiches-maladies/meningites-meningocoques
- https://sante.gouv.fr/soins-et-maladies/maladies/maladies-de-l-enfant/meningite-infections-invasives-a-meningocoques
- https://www.santepubliquefrance.fr/les-actualites/2025/infections-invasives-a-meningocoque-un-nombre-de-cas-eleve-en-janvier-et-fevrier-2025
- https://www.santepubliquefrance.fr/les-actualites/2024/infections-invasives-a-meningocoque-recrudescence-de-cas-en-france-en-2023
Note :
Les liens hypertextes menant vers d’autres sites ne sont pas mis à jour de façon continue. Il est donc possible qu’un lien devienne introuvable. Dans un tel cas, utilisez les outils de recherche pour retrouver l’information désirée.
Vous pouvez aussi être intéressé.e par :
-

Méningite : symptômes, traitements et prévention
-
Vaccin contre les infections à Haemophilus influenzae type b (Hib)
-
Vaccin contre les infections à pneumocoques
-

Les infections à haemophilus influenzae de type b (Hib)
-

Les infections à méningocoque C
-
Vaccin contre les infections à Méningocoque de sérogroupe C
Des conseils adaptés à l’âge de votre enfant !
Je m'abonne à la newsletterAucune question n’a été posée sur ce thème précis, vous pouvez poser la vôtre à nos experts.
Vous ne trouvez pas de réponse à votre question ?
Vous pouvez consulter les réponses déjà apportées par nos médecins à ce sujet en tapant votre question ou mots clés dans le moteur de recherche ci-dessous
Toujours pas de réponse ? Posez votre question à l'un de nos experts qui vous répondra rapidement.
Je pose ma questionPlus que 8 questions disponibles aujourd’hui